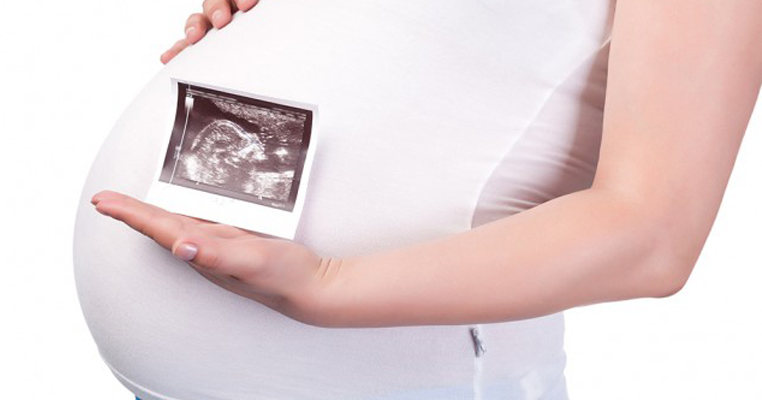
Doğum
Doğum bir kadının hayatındaki en önemli deneyimdir ve doğum anıları sonsuza dek hafızalarda yer eder. Bu nedenle doğumu acı çekilen bir işkenceden ziyade keyif ve huzur duygusuyla hatırlanacak bir deneyime çevirmek çok önemlidir. Bu ancak doğuma yeterince hazır olmakla mümkün olabilir.
Artık doğumda ağrının yeri ve tedavisi, anne adayının doğum süresince duygusal ve fiziksel olarak desteklenmesinin önemi ve anneyi rahatlatma yolları hakkında oldukça fazla bilgilere sahibiz. Ayrıca doğuma hazırlık kurslarında bebeği doğru itme, kasılmaları sancı yerine dalga olarak algılama, rahatlatıcı hareketler gibi bilgileri edinebiliyoruz. Sevindirici biçimde, anneler de doğumu öncekinden çok daha donanımlı ve hazırlıklı bekliyorlar.
Doğum eğitiminin ve doğuma hazırlığın temel hedefleri, annenin kendi gücüne güvenmesi ve “doğurabileceğine” inanması, doğum ilerledikçe kendini rahat ve konforlu hissetmesi ve aileri, arkadaşları ve profesyoneller tarafından desteklenmesidir.
Doğum yapacak bir anne adayının doğuma hazırlık kurslarında;
Doğumun normal, doğal fizyolojik basamaklarıNormal fizyolojik bir doğumu kolaylaştıran ve güçleştiren şeylerin neler olduğunuDoğumun belirtilerini, gerçek olmayan belirtilerin aktif doğumdan ayırtedilmesiniKadın doğum uzmanına / ebeye ne zaman ulaşması gerektiğiHastaneden, ekipten neler bekleyebileceğiniKendini daha rahat ve güvende hissetmek için neler yapabileceğini ve doğum desteğinin öneminiAğrının doğumdaki rolünü, endojen (doğal) ve eksojen (suni) oksitosinin (sancının) doğumdaki rolünüDoğumun olası komplikasyonlarını (uzamış doğum, bebeğin kalp atımlarının bozulması), bunların önlenmesi ve gerekirse tedavisi için neler yapılabileceğiniRutin girişimlerin ve komplikasyonların doğum sürecini nasıl etkileyebileceğiniYenidoğanla ilişkili konuları (çocuk doktoru seçimi, yeni doğan bebeğin bakımı, temizliği vs)Emzirmenin ve anne sütünün önemini, anne sütünü artırmanın yollarını öğrenmesi hedeflenmektedir.Doğum ağrısı gebe kadınların çoğunun en büyük endişesidir. Doğuma hazırlık eğitimi, kasılmaların / sancıların oynadığı rolün tam olarak anlaşılmasını sağlar ve bunların ağrı olarak değil de bebeği itici bir güç, bir dalga olarak algılanmasını destekler. Kadınlar kontraksiyonları ile birlikte aktif olarak hareket etmeyi ve doğumun ikinci evresinde kasılmalarla birlikte ıkınma hissi geldikçe bebeği itmeyi (fizyolojik itme) öğrenirler.
Doğum ağrısı ile başedemeyen kadınlar için epidural anestezi ya da ilaç dışı ağrıyla başetme yöntemleri de öğrenilebilir ve uygulanabilir.
Doğum ağrısının (sancının) tedavisi önerilir mi? Doğum sancısının algılanışı, bireyin duygusal, motivasyonel, bilişsel, sosyal ve kültürel durumlarının sentezinin bir yanısmasıdır. Doğum sancısından bir kadının hayatı boyunca deneyimleyeceği en şiddetli ağrı olarak tarif edilir. Ancak doğum sancısının hissedilen şiddeti kadından kadına değişebildiği gibi, bir kadının farklı doğumlarında da ağrı hissi farklı olabilir.
Doğum sancısının ilaçlarla kesilip kesilmemesi gerektiği hakkında farklı fikirler vardır. Amerikan Obstetrik ve Jinekologlar Birliği (ACOG – American College of Obstetricians and Gynecologists) hekim gözetiminde doğum sancısını giderici tedaviyi teşvik etmektedir ve tek başına annenin talebinin bunun için yeterli bir gerekçe olduğunu belirtmektedir.
Kadınların deneyimleri ile ilgili yapılan bilimsel araştırmalar, kadınların beklentileri ile algılanan ağrı arasında fark olduğunu, bunun da kadınların doğum ağrısı kavramına yeterince hazırlanmadıkları ve yeterince bilgilendirilmedikleri için ortaya çıktığını göstermiştir.
Sancının giderilmesi için ilaç dışı yaklaşımların hedefi, doğrudan “ağrı yakınması”dır.
Doğum yapılan ortamın hissedilen ağrıya etkisi: Anne adayının kendini rahat ve “evinde” hissedeceği bir ortamda doğum yaptığında, rahatlık ve mahremiyet hissi, doğum ağrısının algılanışını azaltabilmektedir. Eve benzer tasarlanmış doğumhanelerde doğum yapan kadınlar daha az analjezi / anestezi talep etmekte, doğumlarından daha çok tatmin olmakta ve tekrar benzer bir ortamda doğum yapmak istediklerini belirtmektedirler.Sıcak suyun (suda doğum) hissedilen ağrıya etkisi: Anne adayının karnını örtecek kadar derinlikte sıcak suyun içerisinde durmanın gevşeme sağlayacağı ve doğum ağrısını azaltabileceği düşünülmektedir. Suyun sıcaklığı vücut ısısını geçmemeli, böylelikle zarar verici etkilerden kaçınılmalı, annenin ateşi de ölçülerek vücut ısısı takip edilmelidir. Yapılan çalışmalarda, doğumun birinci evresinde sıcak suda bekleyen kadınlarda epidural, spinal, paraservikal anestezi gereksiniminin daha az olduğu bulunmuştur. Kadınlar genelde ılık duşun verdiği histen hoşlanırlar ve bu güvenli bir yaklaşım olduğundan desteklenmelidir. Doğumun da suda gerçekleştirilip gerçekleştirilmeyeceği, ayrı bir yazının konusudur.Annenin hareketlerinin ve pozisyonunun ağrı algısı üzerinde etkisi var mı?: Doğum sancısı çeken kadınlar genellikle yürür, hareket eder ve farkında olmadan pozisyon değiştirerek kendilerini en rahat hissedecekleri pozisyona geçerler. Kalça kemiğinin çapları hareketten etkilenebileceğinden hareket etmek ağrıyı gerçekten de azaltabilir. Kadınların çoğunluğu, doğumun ilk evresinde yatmaktan ziyade dikey pozisyonda daha rahat etmektedir. Doğumun ikinci evresinde de oturur pozisyonlarda ağrı algısının daha yüksek olduğu, rahatsızlık hissinin daha fazla olduğu bulunmuştur. Özetle, bu çalışmalar doğumun erken evrelerinde dikey pozisyonların gebeler için daha rahat olduğunu göstermiştir.Dokunma ve masajın ağrıya etkisi: Dokunulma, güvende olduğu, sevildiği ve endişelerden uzaklaşması hissini verir. Masaj, gevşeme sağlama ve ağrıyı azaltma amacıyla doğum esnasında yaygın olarak kullanılmaktadır. Dokunma ve masajın ağrı azaltıcı etkilerinin araştırılması için büyük ölçekli çalışmalar yapılmış ve bu çalışmalarda dokunma ve masajın hiçbir olumsuz etkisi olmadığı, bunların ağrıyı azalttığı, iyi hissetme duygusunu ise artırdığı gösterilmiştir.Akupunktur ve akupressure: Geleneksel Çin tıbbında önemli bir ağrı giderici tedavi biçimi olan akupunktur (belirli noktalara iğne batırılması şeklinde uygulanır) veakupressure’un (belirli noktalara baskı yapılması şeklinde uygulanır) incelendiği çalışmalarda, doğum ağrısının azaltılmasında çok belirgin bir yararları olduğu bulunmamıştır. Özellikle bilinçli ellerde steril iğnelerle uygulanan akupunkturun zararlı etkileri de bulunmadığından, doğum ağrısında kullanılması denenebilir.Hipnoz: Doğumda kullanılan hipnoz genellikle kendi kendine uygulanır; hipnoterapist gebelik süresince yapılan çalışmalarda anne adayına hipnoz durumunu başlatmasını öğretir. Hipnoz yapıldığında, ilaç şeklindeki analjeziklerin kullanılma oranı belirgin olarak azalmaktadır. Hipnoz, psikoz hikayesi olan kadınlarda uygulanamaz, kontrendikedir. TENS (Transkütanöz elektriksel sinir stimülasyonu): TENS, düşük voltajlı elektrik akımlarının cilde yapıştırılan elektrodlar aracılığıyla ağrı azaltıcı olarak kullanılmasıdır. TENS, kontraksiyon ağrısının algılanmasını azaltacak bir karıncalanma ya da vızıldama hissi oluşturur. Doğum esnasında TENS kullanan kadınların birçoğu, çok memnun kaldıklarını ve bir dahaki doğumlarında da kullanacaklarını belirtmişlerdir. Sıcak ve soğuk uygulaması: Farklı formlarda yüzeyel sıcak ve soğuk uygulaması sık yapılan bir uygulamadır. Kullanımı kolaydır, ucuzdur, önceden alıştırma gerektirmez ve uygun kullanıldığında yan etkileri çok azdır. Ancak doğum esnasında sıcak ya da soğuk uygulamasını araştıran büyük bir bilimsel araştırma yapılmamıştır, bu nedenle uygulanması gereken sıcaklığın kaç derece olduğu tam olarak bilinmemektedir. Sıcak sıklıkla doğum yapan kadının sırt, alt karın, kalça ve perine bölgelerine uygulanır. Bu amaçla sıcak su torbası, ılık kompresler benzeri araçlar kullanılabilir. Ancak ısı hasarı ve yanıklar oluşmaması için maksimum dikkat gösterilmelidir. Soğuk uygulaması ise, ağrıyı azaltmasının yanısıra, kas spazmını da azaltabilir ve inflamasyon ve ödemi de azaltabilir. Sıcak mı soğuk mu uygulanacağı, gebenin kendini hangisiyle daha rahat hissedeğiyle alakalıdır. Her iki yöntemde de cilt ve sıcak / soğuk paket arasına bir ya da iki kat havlu vb koymak gerekir. Doğuma hazırlanma doğum ağrılarını azaltır mı? Doğuma hazırlık kurslarına katılmak, okumak ve araştırmak, neyle karşılaşılacağını bilmeyi sağladığından, anne adayının kasılmaları ağrı olarak algılamasını azaltır ve kendi kendine uygulanan ağrı azaltıcı yöntemlerin etkin kullanılabilmesini sağlar. Gevşeme ve nefes teknikleri: Ritmik nefes paternleri ve gevşeme egzersizleri, doğuma hazırlık kurslarının birçoğunda önemle öğretilmektedir. Bu tekniklerin ne kadar önemle öğretilir ve başarıyla çalışılırsa, o kadar çok işe yaradığı gösterilmiştir. Gevşeme ve nefes egzersizleri, doğumda hissedilen ağrıyı azaltmaktan ziyade, ağrı ile başa çıkmayı kolaylaştırmaktadır.SSVD (sezaryen sonrası vaginal doğum) nedir?
Gittikçe artan sezaryen oranları, birçok kadının sonraki doğumlarında da sezaryen olmasına neden olmaktadır. Ancak bir kez sezaryen olan bir kadının tekrar sezaryen olması aslında bir kural değildir.
Sezaryen sonrası tüm doğumların gene sezaryen mi olması gerektiği konusu ilk kez 1980 yılında, Amerika’da sorgulanmaya başlamıştır. Bu dönemde birçok Kadın Doğum Derneği (National Institutes of Health – NIH, American College of Obstetricians and Gynecologists – ACOG), sezaryen sonrası vaginal doğumun teşvik edilmesi gerektiğini savunmaya başlamıştır. Bu girişimler oldukça başarılı olmuş ve sezaryen sonrası vaginal doğum (SSVD) oranları 1980’de %3,4’ten, 1996’da %28,3’e kadar yükselmiştir.
Ancak SSVD oranları arttıkça beraberinde olumsuz bir durumu da getirmiştir, doğum sancısı çekilmesine bağlı olarak eski sezaryen dikiş yerinden rahim yırtılması ve anne – bebek ölüm oranları da artmıştır. Bu olumsuz gelişmeler nedeniyle, SSVD’nin sadece acil obstetrik müdahalenin olası olduğu ortamlarda denenmesi önerilmiştir. Uzun vadede SSVD oranlarında tekrar bir düşme görülmüş, 2007’de %8’e kadar azalmıştır.
Bu bilgilerin ışığında, önceden sezaryen geçiren bir hastada doğum şeklini planlarken, tıbbi şartlar ve durumlar çok titizlikle incelenmeli ve hastanın SSVD denemesinde risk altında olduğunu unutmadan, dikkatle davranılmalıdır. Uygun adaylar hassasiyetle belirlenmeli ve acil tıbbi yardımın olduğu bir ortamda doğum planlanmalıdır. Bir hasta sezaryen sonrası vaginal doğum yapmak istediğinde isteği mutlaka saygıyla karşılanmalı ve bunun birçok faktöre bağlı olarak mümkün olabileceği, annenin ve bebeğin taşıdığı riskler, başarı oranları ve uygun adayların seçimi anneye detaylıca anlatılmalıdır. SSVD denemesi yapacak olan tüm annelerin %75’inin bu denemesinin başarılı şekilde sonuçlanacağı, bilimsel araştırmalar sonucunda belirlenmiştir.
Kimlerin başarılı bir şekilde SSVD yapma şansı en yüksektir?
Sezaryen öncesinde ya da sonrasında en az bir vaginal doğumu olanlar, aktif doğum eylemiyle başvuran hastalar ve önceki sezaryen endikasyonunun bebekte duruş bozukluğu olduğu hastalarda SSVD başarı şansı en yüksektir. Tersine, hiç vaginal doğum yapmamış hastalarda, doğum indüksiyonu gereksinimi olan hastalarda (özellikle serviks olgunlaşması tam olmayanlar) ve önceki sezaryen endikasyonu bebeğin kalp atışlarında bozulma, iri bebek, gününün geçmesi gibi tekrarlanabilecek bir neden olan hastalarda başarı şansı daha düşüktür.
SSVD’nin olası sonuçları ve faydaları nelerdir?
Önceden sezaryen olmuş bir hastada SSVD denemesi üç şekilde sonuçlanabilir, ya başarıyla vaginal doğum yapar, ya tekrar sezaryen olmasını gerektiren başarısız bir deneme olur ya da acil sezaryen uygulanması gerekebilir. En büyük faydası ise vaginal doğum yapabilme şansıdır!
Sezaryen sonrası normal doğum gerçekleştiğinde, anne tekrarlanan sezaryenin tüm risklerinden korunmuş olur. Bunlar arasında hastanede yatma süresinin daha kısa olması, daha az loğusalık komplikasyonu, normal aktivitelere dönme süresinin daha kısa olması bulunmaktadır.
SSVD’nin en büyük riski: Rahim yırtılması
Rahim yırtılması (uterin rüptür) hayatı tehdit eden bir komplikasyondur ve en korkulan risk budur. Bir hastada rahim yırtılması görüldüyse, bu sıklıkla sezaryen sonrası normal doğum için sancı çekilmesine bağlıdır. Tam bir yırtılma durumu annenin çok miktarda kan kaybına neden olabilir ve anne ve bebeğin hayatını tehlikeye sokar. Geçirilmiş bir sezaryeni olan bir hastada uterin rüptür riski yüzde 0,3’tür (SSVD yapan her 1000 kadından 3’ünde görülür). Yırtılma riski, önceki kesinin yerine ve türüne göre değişir. Alt transvers insizyon adındaki, günümüzde sezaryen ameliyatlarında en sık kullanılan yatay kesi türüyle daha nadir görülmektedir. Doğum esnasında rahim ağzı olgunlaşmasının gerçekleşmemiş olduğu ya da doğumu başlatmak için suni sancının kullanıldığı durumlarda ise rahim yırtılması riski daha yüksektir. Bunların dışında, anne yaşının ileri olması, gebelik haftasının ileri olması, bebeğin kilosunun 4000 gramın üzerinde olması gibi bazı faktörler de rüptür riskinin artmasına katkıda bulunabilir.
Uterin rüptür (rahim yırtılması) riski ultrasonla önceden tahmin edilebilir mi?
Rüptür riskinin belirlenebilmesi için görüntüleme yöntemleri kullanılmış ancak çok güvenilir sonuçlar vermemiştir. En sık kullanılan yöntem, ultrasonla gebeliğin başında rahim duvarının alt kısmının kalınlığını ölçmektir, ancak yapılan çalışmalarda bunun için ideal bir eşik değer belirlenememiştir. Alt segment kalınlığı az olduğunda rüptür riskinin fazla olduğu söylenebilse de, bilimsel olarak kanıtlanmış bir yöntem değildir.
SSVD’nin başka olası riskleriyle ilgili hekiminizden detaylı bilgi alabilirsiniz.
SSVD için ideal adaylar kimlerdir?
SSVD için ideal adayların belirlenmesi için birçok tarama aracı, öngörme modelleri vs araştırılmıştır ancak bunların hiçbirinin klinik olarak tam anlamıyla faydalı olduğu söylenemez. Yine de, anne hikayesi ile birleştirildiğinde bazı durumlardaki hastaların SSVD için daha az risk taşıdığı ya da uygun aday olabileceği söylenebilir. Bunların başında, önceki sezaryen insizyonunun alt segment transvers insizyon denilen, günümüzde sezaryen ameliyatlarında en sık kullanılan yatay kesi ile sezaryen olan hastalar gelir. Gebeliği 40 haftayı geçmiş olan hastaların SSVD yapabilme başarısı daha düşüktür, yapılan çalışmalara göre bu gruptaki kadınların tekrarlayan doğumları da büyük oranda sezaryenle sonuçlanmıştır. Bebeği 4000 gramın üzerinde olan ve önceden normal doğumu olmayan annelere genelde SSVD önerilmemektedir. Anne karnında ölmüş olan bebeklerde de normal doğum denenebilir.
SSVD için kesinlikle uygun aday olmayan anneler ise, önceki kesi türü yüksek riskli kesi türlerinden biri olanlar (T kesi, J kesi gibi), önceden rahim yırtılması hikayesi olanlar, sezaryen için tıbbi endikasyonu olanlar (bebeğin eşinin aşağıda yerleşmesi, ayakla birlikte ters geliş.. gibi) ve acil müdahale olanağının bulunmadığı yerlerde bulunanlardır, bu grup hastalara tekrar sezaryen olmaları önerilir.
SSVD denemesinde suni sancı verilebilir mi?
Her ne kadar önceden sezaryen olmuş hastalarda suni sancı verilmesinin rahim yırtılması riskini artırdığını gösteren veriler ve kanıtlar oldukça kısıtlıysa da, klinik gözlemler bunu düşündürmektedir. Ancak ACOG (Amerikan Obstetrisyen ve Jinekologlar Cemiyeti) bunu destekleyen yüksek kaliteli veriler yetersiz olduğundan suni sancı kullanılmasını sakıncalı bulmadığını açıklamıştır. Bununla birlikte, SSVD deneyecek hastalarda suni sancı ya da doğumun başlatılması amacıyla rahim ağzını yumuşatacak ilaçların kullanılması genellikle önerilmemektedir.
Anne isteğiyle sezaryen
Normali normal doğum… Sezaryenin de hayat kurtarma operasyonu olduğunu hatırdan çıkarmamak gerekli… Peki ya tıbbi bir endikasyonu yani gerekçesi olmadan, sadece annenin isteğiyle sezaryen olanlar? Bu konu sayfalarca tartışılabilecek bir konu.. Tartışılıyor da.. Bir de bu işin tıbbi boyutu var.. Sonuçta, sezaryen de bir ameliyat ve avantajları olduğu kadar dezavantajları da var.
Ben bu yazıda, anne isteğiyle sezaryeni tıbbi açıdan ele alacağım.
Anne isteğiyle sezaryen ne demektir?
Anne isteğiyle sezaryen, annenin, vaginal doğum yapmamasını gerektiren tıbbi ya da obstetrik endikasyonların yokluğunda, ilk doğumunu sezaryenle yapmasına verilen isimdir. Hastanın tıbbi kararların verilmesine aktif olarak katılma hakkından dolayı, son zamanlarda oldukça yaygınlaşmış bir uygulamadır.
Doğum yöntemi seçilirken dikkate alınması gereken pek çok husus vardır. Bunlardan bazıları, eşlik eden tıbbi durumlar, annenin beden kitle indeksi, önceki doğum deneyimleri, gelecekte kaç doğum yapmayı planladığı, önceki cerrahi işlemlerin sonuçları ve anne adayının fizyolojisinin ve anatomisinin doğum yapmaya izin verip vermemesidir. Ayrıca, annenin motivasyonu da doğum şekli üzerinde önemli etkiye sahiptir. Ailesi müdahale edip karar sürecine etki ediyor mu? (Toplumumuzda, özellikle kırsal kesimlerde, annenin anatomisinin ya da bebeğin sağlığının vaginal doğuma müsaade etmemesine rağmen, sezaryene engel olması ve kadını vaginal doğum yapması için zorlaması hala rastlanan bir durumdur.) Hastanın obstetri ve doğumla ilgili endişelerinin, hekimi tarafından bilgilendirilerek giderilmesi gerekli ve önemlidir. Önceki doğum deneyiminden kaynaklanan anksiyete ve korku açıklanmaya çalışılmalıdır.
Planlanmış sezaryenin olası dezavantajları
Hastanede yatma ve doğum sonrası iyileşme süreçleri, sezaryenle doğumda vaginal doğuma göre tipik olarak daha uzundur. Normal doğum yapan bir anne doğumdan sonra ayağa kalkıp bebeğiyle ilgilenebilecekken, sezaryen olan bir annenin bebeğiyle birlikte kendisinin de birkaç gün bakıma ihtiyacı olacaktır. Maternal morbidite de sezaryen doğumla daha yüksektir. Çalışmalarda, postpartum kardiyak arrest, yara yeri hematomu, histerektomi, majör puerperal enfeksiyon, anestezi komplikasyonu gibi durumların riskleri sezaryen grubunda daha yüksek bulunmuştur. Yenidoğanın solunum sıkıntıları (respiratuvar distres sendromu, yenidoğanın geçici taşipnesi) gibi durumların elektif sezaryen sonrası vaginal doğuma göre daha sık görüldüğü bulunmuştur, bu durumlar bebeğin hastanede yatış süresini uzatabilir.
Anne isteğiyle sezaryen olmayı planlayan hastaların, ilerideki gebeliklerinde bebeğin eşinin aşağıda yerleşmesi (plasenta previa), bebeğin eşinin rashim duvarına gömülmesi (plasenta akreata), artmış rahim yırtılması riski, birden fazla karın ameliyatı geçirmiş olmaya bağlı riskler (bağırsak hasarı) gibi olumsuz durumların risklerinin artmış olduğunu göz önünde bulundurması gerekir.
Planlanmış sezaryenin olası yararları
Planlanmış sezaryenin tarihi sıklıkla önceden belirlenmiştir. Bu, işle, evdeki diğer çocuğun bakımıyla ve annenin ihtiyaç duyabileceği yardımla ilgili ayarlamaları yapabilmesine olanak verir. Planlanmış sezaryenler sıklıkla 39 – 40 haftalar arasında gerçekleştirildiğinden bebek günaşımının bebekle ilgili risklerinden korunmuş olur. (Ancak hedef günaşımının risklerinden bebeği korumak ise, doğum indüksiyonunun da mantıklı bir seçenek olduğu unutulmamalıdır).
Planlanmış sezaryen durumunda doğum sonu kanamalar planlanmamış (acil) sezaryenlere ve vaginal doğumlara göre daha az görülür. Doğum sonu kanamaların en sık nedeni uterin atoni (rahimin kendi kendini toplayıp kanamayı durduramaması) ve plasentanın parçalarının rahim içinde kalmasıdır ve planlanmış sezaryenle bu risk faktörleri en aza indirilebilir.
Planlanmış sezaryen, acil sezaryene göre birçok bakımdan daha az risk taşır. Bu risklerin arasında, enfeksiyon, iç organlarda yaralanma, histerotomi esnasında fetusun zarar görmesi, kanama ve anestezi komplikasyonları sayılabilir.
Doğum sancıları başlamadan önce gerçekleştirilen sezaryen doğum, vaginal doğum sürecine bağlı morbidite ve mortaliteyi (sakatlık ve ölüm), örneğin omuz takılması, sinir hasarları, kemik travmalar, bebeğin doğumda oksijensiz kalması gibi, azaltabilmektedir.
Perineal hasar ve üriner – fekal inkontinans gelişeceği korkusu, annelerin vaginal doğum yapmak yerine sezaryeni tercih etmesinin en önemli nedenlerindendir. Ancak bu endişeler bilimsel kanıtlara ve çalışmalara dayanmaz. Planlanmış sezaryen doğum sonrası ilk aylarda idrar kaçırma oranı daha düşük olsa da, bu oran iki – beş yıl içinde vaginal doğum yapan hastalarda benzer olmaktadır. Ayrıca, anne isteğine bağlı sezaryen doğum, uzun vadede üriner ve fekal inkontinanstan (idrar ve gayta kaçırma) koruyor gibi görünmemektedir.
Planlanmış sezaryen ve vaginal doğumlarda benzer oranda görülen riskler
Annenin doğumda hayatını kaybetme riski, bu iki doğum şeklinde benzer görünmektedir. Ayrıca, doğum sonrası cinsel fonksiyonlar da doğum yönteminden bağımsız olarak benzer görünmektedir.
Sezaryen doğumda anestezi seçimiSezaryende genel anestezi ya da rejyonel anestezi (sadece belden aşağısının kullanılması) kullanılabilir. En sık kullanılan rejyonel anestezi yöntemleri spinal ve kombine spinal + epidural anestezidir. Ancak son yıllarda, genel anestezinin doğumda kullanım oranı gittikçe azalmıştır.
Sezaryen doğum için anestezi yöntemi seçilirken, annenin ve bebeğin iyilik hali göz önünde bulundurulmalıdır. Annenin uyanık olmasına izin verdiği ve bebeğiyle hemen iletişim kurabilmesini sağladığı için, rejyonel anesezi en sık kullanılan yöntemdir. Ayrıca, bu yöntem anne için genel anesteziden daha güvenlidir. Maternal mortalite (ölüm) oranları rejyonel anestezi ile çok daha düşüktür. Genel anestezi ile ilişkili en korkulan iki maternal komplikasyon entübasyon başarısızlığı ve mide içeriğinin aspire edilmesidir. Üst hava yolu reflekslerinin inhibisyonu ve gastrointestinal fonksiyonların baskılanması pulmoner aspirasyon riskini artırır.
Rejyonel ya da genel anestezi seçimi yaparken, işlemin aciliyeti, annenin hemodinamik durumu, hekimin ve hastanın tercihi de önemlidir.
Acil vakalarda: Önceden planlanmış sezaryenlerde, anestezinin çabuk verilmesi daha az önem taşır, bu nedenle bütün anestezi yöntemleri tercih edilebilir. Ancak sezaryen acil ise (örneğin bebeğin kalp atışları düşmekte ise), çok hızlı uygulanabilecek bir anestezi türü seçilmelidir. Birçok durumda, birçok hekim acil şartlarda en güvenli olarak uygulanacak olanın genel anestezi olduğunu düşünür. Ancak gerçekte spinal anestesi de acil durumların çoğunda, gittikçe artan oranda, hızlı bir şekilde güvenle uygulanabilmektedir. Hastanın hazırda epidural kateteri mevcutsa, epidural anestezi ile hızlıca ameliyata başlanabilir.
Annenin durumu: Anne ile ilişkili tıbbi faktörler de en uygun anestetik maddenin seçimini etkiler. Genelde akut kanama ya da hemodinamik durum bozukluğu varsa, rejyonel anestezi kullanımı pek tercih edilmez. Ciddi kanama pıhtılaşma bozuklukları da rejyonel anestezi için kontrendikasyon yaratır. Diğer yandan, entübasyonun zor olacağı düşünülen bir anatomik yapıya sahip annelerde rejyonel anestezinin seçilmesi daha doğrudur.
Doğum ağrısının ilaçla tedavisi (epidural normal doğum) (prenses doğumu)
Doğum ağrısının ilaçla tedavi edilmesi kavramı, ondokuzuncu yüzyılın ortalarından bu yana araştırılmakta ve uygulanmaktadır. Birçok kadın ve kadın doğum uzmanı doğum ağrılarının doğumun olması gereken bir parçası ve mutlak bir gereklilik olduğunu düşündüğünden, bu tedavilerin kullanımı çelişkili görülmüştür.
Doğum sancısı, doğumun birinci evresinde (açıklığın tamamlanması) ve ikinci evresinde (bebeğin doğumu) farklı mekanizmalarla oluşmaktadır. İlk evredeki ağrı kasılmalara bağlıdır, kramp benzeri hissedilir ve rahim ve rahim ağzından kaynaklanır. İkinci evredeki yani bebeğin doğumu esnasındaki ağrı vagina, pelvik taban ve perinenin gerilmesine ve pelvik bağların esnemesine bağlı olarak ortaya çıkar. Bu iki ağrı farklı yolaklarla ortaya çıkar ve ikinci evrede yani bebeğin doğumu esnasında hissedilen ağrı birinci evredekinden çok daha şiddetlidir. Ayrıca bu esnada rektuma doğru olan bası hissi de güçlü bir ıkınma duygusu oluşturur.
Doğumun birinci evresinde (açıklığın tamamlanması esnasında) hissedilen ağrının tedavisi: Doğum ağrısının tedavisi için kullanılan ilaçlar sistemik ya da bölgesel olarak uygulanabilir. Sistemik uygulanan ilaçlar intravenöz, intramusküler ve inhalasyon yoluyla verilebilirken, bölgesel uygulama epidural, spinal ya da her ikisinin birleşimi şeklindedir. Günümüzde doğum ağrısının giderilmesinde en popüler yöntem, halk arasında “prenses doğum” olarak da anılan epidural anestezidir. Sistemik olarak kullanılabilen ilaçlar arasında morfin, fentanil, meperidin bulunmaktadır. Bu ilaçlar temel olarak annenin beyninde etkiliyse de, bir miktar da plasentadan geçerek bebeğe etki edebilir ve bebekte solunum depresyonuna yol açabilirler. Bu nedenle çok dikkatle ve kısıtlı olarak kullanılırlar.
Epidural anestezi: Çok düşük dozlarda ilacın doğrudan annenin sinir liflerinin üzerine uygulanması şeklinde tanımlanabilecek olan epidural anestezi, günümüzde doğum ağrısı için en çok kullanılan yöntemdir ve mükemmel analjezi sağlar. Anne adayının beline bir iğne yardımıyla, ucu sinir liflerine dek uzanan bir kateter yerleştirilir. Bu kateterden, düşük dozda ve sadece belden aşağısının uyuşmasını sağlayan ilaçlar verilir. Kateter işlem sırasında yerinde bırakıldığı için gerektikçe ek doz yapılır. Doğum sonrasında da kateter bir süre yerinde bırakılır ve gerekirse epidural kanala ağrı kesiciler verilebilir.
Spinal anestezi: Spinal anestezi ya da kombine spinal – epidural anestesi de doğum ağrısının azaltılmasında kullanılan yöntemlerdendir. Epiduralden farklı olarak, spinal anestezide etki başlangıcı daha hızlıdır, hastanın ağrısı beş dakika içinde geçer. Ancak ağrı daha kısa süre için geçer, etki süresi ortalama 90 dakikadır. Bu, kateterin yerinde bırakılmamasından dolayı ek ağrı kesici dozlarının uygulanmamasına bağlıdır. Bu nedenle, eğer acil bir durum değilse, sıklıkla kombine spinal – epidural teknik tercih edilir. Bu yöntemin avantajı, doğum spinal dozun etkisi geçinceye kadar gerçekleşmemişse, spinal ilaç yeterli analjezi uygulamazsa ya da operatif doğuma geçilmesi gerekirse epidural kateter kullanılarak ek doz verilebilmesidir.
Lokal anestezik ilaçların spinal yolla uygulanmasının annede hipotansiyona neden olabileceği akılda tutulmalıdır.
Doğumun ikinci evresinde (bebeğin doğumu esnasında) hissedilen ağrının tedavisi:
Doğumun ikinci evresinde ağrının giderilmesi epidural kateterden ilaç verilmesi ile sağlanabilir. Ancak bebeğin doğumu esnasında annenin aktif olarak ıkınması ve bebeği itmesi gerekir. Yüksek dozlarda epidural anestezi ilaçları annenin motor gücünü bloke ederek ıkınmasını zorlaştırabileceğinden, bazen doğumun son döneminde hekim epidural ilacın kesilmesini ya da dozunun düşürülmesini isteyebilir.
Obezite durumunda sezaryen
Obez hastalarda sezaryen doğum bazı özellikler taşır. Beden kütle indeksi 40 kg/m2 ya da daha fazla olan hastalara, sezaryen doğum sıklıkla ilave ortam düzenlemeleri ya da ekstra ekipmanlar, anestezi ve analjezi uygulamalarında düzenlemeler ve bazen farklı cerrahi teknikler gerektirir. Sezaryen uygulanan tüm kadınlarda olduğu gibi bu hastalarda da preoperatif profilaktik antibiyotik kullanımı önerilir.
Sezaryene alınacak tüm obez kadınlarda, venöz tromboembolizm görülmesinin önlenmesi için profilaksi yapılmalıdır. İlaçla ya da mekanik tromboprofilaksi uygulanabilir. Mekanik tromboproflaksi için, aralıklı pnömatik kompresyon uygulanabilir. Ekstra risk faktörü de olan hastalar için buna ek olarak kan sulandırıcı ilaç da kullanılmalıdır.
Obez hastalar mutlaka doğumdan bir ay önce anestezi uzmanı tarafından konsülte edilmeli, olası anestezi yöntemine karar verilmeli, hastada zor entübasyon olup olmayacağı değerlendirilmelidir.
Cilt kesisi de bu hastalarımızda önem taşır, anatomik yapılara ve çizgilenmelere uygun kesi yapmak önemlidir. Aşırı obez hastalarda, yara yeri iyileşmesinin normal olabilmesi ve skar dokusunun güzel oluşabilmesi için yatay değil de dikey kesi yapılması düşünülebilir.
Cilt kesisinin dikiş yerine zımba ile kapatılması daha yararlı olabilir, bunu ameliyat öncesi hekiminizle görüşmenizi öneririz.
Doğum sonrası mutsuzluk ya da depresyon: Hiç böyle hayal etmemiştik!
Doğum yaptınız ama kendinizi hayal ettiğiniz kadar mutlu hissedemiyor musunuz? Oysa doğum yapıp aylardır belki yıllardır beklediğiniz bebeğinize kavuştuktan sonra artık bulutların üzerinde yürümeyi, ayaklarınızın yerden kesilmesini hayal etmiştiniz.. Öyleyse bu sebepsiz mutsuzluk niye?
Siz “postpartum blues” denilen doğum sonu mutsuzluğu ya da belki de doğum sonu depresyonu yaşıyor olabilirsiniz. Postpartum mutsuzluk, mutsuzluk, gerginlik, konsantrasyon azalması, uyku hali, ağlamaya eğilim ve ara ara ağlama nöbetleri şeklinde hafif, sıklıkla hızlı ruh hali değişiklikleri şeklinde tanımlanır (ki bunlar, genelde hafif olarak gebelikte sıklıkla yaşadığımız duygulardır).
Doğum yapan kadınların yaklaşık %40 – %80’i, hafif duygudurum değişiklikleri yaşarlar. Semptomlar tipik olarak doğum sonrası onbeşinci günde en şiddetli haline ulaşır ve iki hafta içerisinde de geriler. Depresyon tanısı konabilmesi içinse, en az iki hafta süren depresif ruh hali veya ilgi / mutluluk kaybı ile birlikte başka belirtilerin de olması gerekir. Bu duruma neden olan faktörler arasında, doğum sonrası ani hormonal denge değişiklikleri majör rol oynar. Yüksek risk taşıyan kadınlar, daha önceden depresyon geçirmiş olanlar, gebelik süresince depresif semptomlar yaşayanlar, ailesinde depresyon hikayesi olanlar, daha önceden adet dönemlerinde ya da doğum kontrol hapı kullanımı ile duygudurum değişikliği yaşamış olanlar ve iş, aile ya da günlük yaşamında stresli ortamlarda bulunanlardır.
Doğum sonu mutsuzluk yaşayan hastaların destek alması ve istirahat etmesinin desteklenmesi, bu durumdan kolaylıkla kurtulabilmesine yardım eder. Hasta bakım ve destekle ve kendi kendine toparlanamazsa, depresyon aşamasına geçerse ilaç tedavisi de alması önerilebilir.
Postpartum depresyon
Postpartum depresyon ise, doğumdan sonraki 12 ay içerisinde ortaya çıkan depresyon tablosuna verilen isimdir. Yaklaşık olarak kadınların %10’unu etkileyen, “postpartum blues”tan daha şiddetli bir tablodur. Hastanın önceden bir depresyon hikayesinin olması (daha önceden geçirmiş olması) majör risk faktörüdür. Bu tablonun ortaya çıkmasında belirli bir hormonun rolü olduğu ispatlanamamıştır.
Postpartum depresyonun klinik bulguları, uyku, enerji seviyesi, iştah, kilo ve libido değişiklikleri şeklinde ortaya çıkabilir. Ancak bütün bunlar bir dereceye kadar doğum sonrası dönemde normalde de görebildiğimiz değişikliklerdir. Örneğin uykusuzluk doğum sonrası sık görülürken, bebeği uyuduğu halde annenin uyuyamaması depresyonun bulgusu olabilir. Ayrıca bunlara ek olarak, belirgin anksiyete, bazen panik ataklar, öfke, suçluluk duygusu, bebeğin bakımında yetersizlik hissi, bebeğe bağlanma sorunları da yaşanabilir.
Hayli olumsuz bir tablo olarak gördüğümüz doğum sonu depresyonu, maalesef anne bebek ilişkisini, bebeğin gelişimini, hatta annenin eşiyle olan ilişkisini oldukça olumsuz olarak etkileyebilir. Hatta annenin daha ileride majör depresyon geçirmesi için bir risk faktörü de oluşturur.
Bir yeni anne doğum sonrası kadın doğum doktoruna kontrole gittiğinde mutlaka duygu durumu ile ilgili de konuşmalı, hekimine bilgi vermelidir ki bu tablolardan biri varsa açığa çıkabilsin.
Doğum sonu depresyonu hafif ya da orta şiddette olan hastalar için ilk yaklaşım olarak psikososyal tedavi önerilir. Daha şiddetli hastalık durumunda, gerekirse ilaç tedavisi de bu yaklaşıma ek olarak uygulanabilir. Tedavi seçiminde temel nokta, annenin bebeğini emzirip emzirmemesidir. Emzirmeyen annelerde, doğum yapmamış depresyon hastaları ile aynı tedavi uygulanır. Emziren annelerde, süre geçme riskinden dolayı ilaç kullanımı titizlikle değerlendirilmelidir.
Doğal doğum, anne adayının zaten doğum için hazır ve hazırlıklı olduğunu kabul eden ve doğum için ve doğum esnasında rutin tıbbi müdahaleleri reddeden bir yaklaşımdır. Doğal doğumun çıkış noktası, günümüz modern toplumlarında doğum sürecinin mekanikleşmiş olması, gereği dışında tıbbi müdahaleler yapılması, gerekli olmadığı halde anestezi, epizyotomi, ilaçlar, serumlar, iğneler uygulanmasıdır. Annenin gereksiz yere korkulara sevkedilmesi, doğumun keyifli olmaktan ziyade korkunç bir şeymiş gibi algılatılması, cerrahi doğum oranlarının son derece artması, günümüzde anne adaylarını eski zamanlarda rutin olan doğal doğumdan uzaklaştırmıştır.
Doğum yaptıktan ve aylar boyu beklediğiniz meleğinize kavultuktan sonra, 4 – 6 hafta sonra ya da daha anlaşılır bir tabirle bebeğin kırkı çıktığında bir hekim kontrolüne gitmeniz gerekir.
Doğum sonu kanamanın aşama aşama azalıp rengi açıldıktan sonra, kırk gün içinde kesilmesi beklenir. Yumurtlama geri dönebilir ya da emziren annelerde dönmeyebilir. Bazen adet kanaması emzirme süresince olmayabilir. Ancak yumurtlamanın gerçekleşip gerçekleşmediğini bilemediğimiz için istenmeyen gebeliklerden korunmak amacıyla bir doğum kontrol yöntemi planlanmalıdır. Emziren anneler için spiral takmak son derece uygun bir yöntemdir, hekiminiz sizi en uygun yöntemin seçilmesi ve uygulanması ile ilgili yönlendirecektir.
Plasenta previası olan yani bebeğin eşinin önde olduğu gebeliklerde yaklaşım klinik duruma bağlıdır. Plasenta previa tehlikeli bir durumdur ve gerçek obstetrik acil oluşturabilir. Annenin asemptomatik olması, kanıyor olması ya da kanamasının artık olmamasına göre tedavi seçenekleri değişiklik gösterir.
Semptom vermeyen plasenta previa durumu:20. gebelik haftasından sonra semptom vermeyen eşin aşağı yerleşimli olması durumunda, seri ultrasonlarla eşin yeri tekrar tekrar belirlenmeye çalışılır. Sıklıkla doğum yaklaştıkça plasenta yukarı çekilecektir.

